潮健康/編輯部
有三高病史、運動量不足 50歲男頭暈送醫竟確診「中風」
潮健康/編輯部
有三高病史、運動量不足 50歲男頭暈送醫竟確診「中風」
台灣民眾聞之色變的「中風」,只要經過妥善治療、加上生活習慣的即時調整,患者仍有機會恢復正常生活、甚至回歸職場!奇美醫院腦中風中心暨神經內科主治醫師呂冠嫻醫師表示,此前曾收治一名50歲男性患者,其曾有高血壓、第二型糖尿病與高血脂的「三高」病史,平日卻未落實正確的生活管理。
去 (114) 年6月清晨,該患者突然出現頭暈、步態不穩等症狀,隨後左手手指出現麻木感,送醫檢查診斷為右側橋腦急性缺血性腦中風。經急性期治療與住院照護下,該患者神經功能恢復良好,順利出院。然而,醫療團隊進一步評估發現,患者的糖化血色素(HbA1c)高達8.4%(正常值為4.0%至5.6%),且低密度脂蛋白(LDL)偏高,加上平日以外食為主、運動量不足,屬於再中風高風險族群。
為阻斷復發風險,呂冠嫻醫師與腦中風團隊在患者出院前即啟動「整合式生活型態介入計畫」,從飲食調整、規律運動、血壓與血糖監測,到睡眠與壓力管理,提供跨團隊追蹤與個別化建議。出院三個月後,該患者的運動量增加、血壓穩定、體重也跟著下降,血糖與血脂控制明顯改善。目前該位男性患者已重返工作崗位,生活品質也獲得大幅提升。

八成中風與「可控風險因子」有關 積極管理有望降低再發率
呂冠嫻醫師表示,透過整合飲食、運動、睡眠、壓力管理、戒除有害物質及社會支持等全方位介入,打破傳統「只靠藥物」的框架,將照護範疇從醫院延伸至家庭,協助病人從「單一疾病治療」轉向「全面健康管理」,不僅降低再中風風險,也改善整體生活品質。
根據研究顯示,約八成的中風與可控制的危險因子有關,包括高血壓、糖尿病、高血脂、吸菸、缺乏運動與不健康飲食。換言之,多數中風可透過積極管理而降低風險、甚至提前避免。呂冠嫻醫師強調,急性期治療固然重要,但真正決定長期預後的,是出院後的生活管理是否持續與落實。若僅依賴藥物而忽略生活習慣改善,再中風風險仍然偏高。
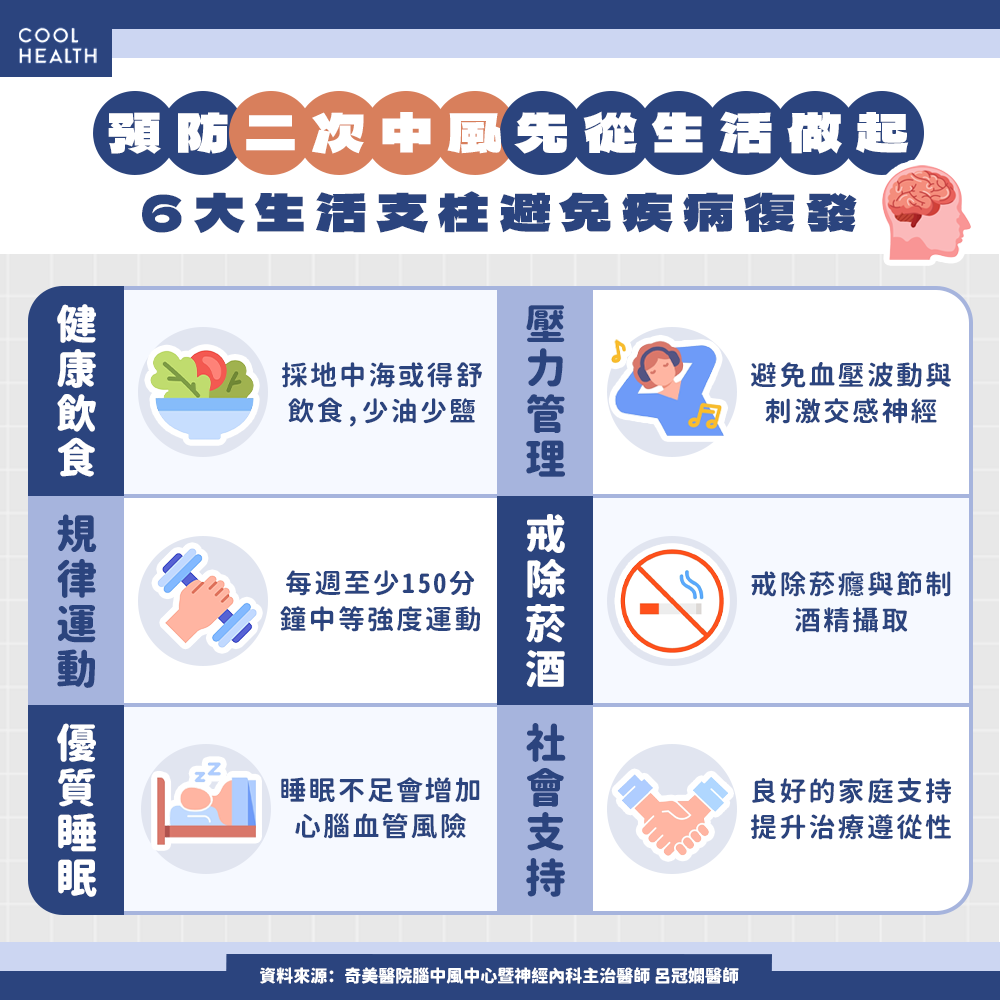
預防二次中風從生活做起! 醫倡議「6大支柱」避免疾病復發
為降低復發風險並提升病人長期生活品質,呂冠嫻醫師與腦中風團隊導入「生活型態醫學(Lifestyle Medicine)」概念,建立以「六大生活型態支柱」為核心的整合照護模式。呂冠嫻醫師表示,以下「六大生活型態支柱」,有助於中風病人從日常生活中建立長期管理的健康習慣:
1.健康飲食:建議採地中海飲食(MED diet)或得舒飲食(DASH diet),減少高鹽、高油與加工食品攝取,增加蔬果、全穀類與優質蛋白質比例。良好的飲食型態可有效降低血壓與血脂,減緩動脈硬化進程。
2.規律運動:世界衛生組織建議每週至少150分鐘中等強度運動。規律運動可改善血壓控制、提升胰島素敏感性與腦部血流循環。
3.優質睡眠:慢性睡眠不足與睡眠呼吸中止症會增加心血管與腦血管風險。透過睡眠評估與衛教,協助病人建立規律作息。
4.壓力管理:長期壓力會造成血壓波動與交感神經活性上升,透過情緒篩檢與壓力調適建議,降低焦慮與憂鬱對復發風險的影響。
5.戒除菸酒:戒菸與節制酒精攝取是血管保護的重要策略。吸菸會使中風風險增加兩倍以上,戒菸後風險可逐年下降。
6.社會支持:研究顯示,良好的家庭與社會支持可提升治療遵從性與存活率。鼓勵家屬參與照護與追蹤,是長期成功的重要因素。
出院後生活管理欠佳 再中風風險高達30%
腦中風長期位居國人十大死因前列,且五年內再發風險可達20-30%。呂冠嫻醫師對此指出,中風後最常見的問題並非急性治療不足,而是出院後生活管理欠佳、甚至中斷。透過定期門診與數據監測,協助病人控制血壓、血糖與血脂等重要指標,形成住院、出院到門診不中斷的照護流程,讓病人能在日常生活中持續維持健康行為,降低再中風風險。
「腦中風的治療,不只在急診室或病房,而是在日常生活的每一天!」呂冠嫻醫師強調,控制血壓、穩定血糖、改善血脂、規律運動與健康飲食,是預防再中風最有效且可行的方法。呼
籲曾有中風病史者千萬不可掉以輕心,務必規則服藥、定期追蹤,並積極改善生活型態,幫助守護腦血管健康、並遠離再次中風的危機。
延伸閱讀:
不到30歲就中風! 為何「年輕女性」風險逐年攀升? 醫點出「2大關鍵」
她彎腰撿東西突「腦中風」 術後1小時就能下床走路? 醫:「及早就醫」是關鍵